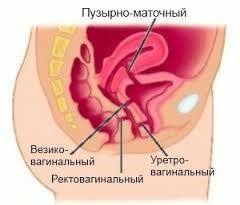
Мочеполовые свищи (фистулы) – это патологическое сообщение между органами мочевыделительной и половой систем.
Мочеполовые свищи делятся на несколько типов. Лечение варьируется для каждого:
- пузырно-влагалищные;
- уретровлагалищные;
- пузырно-маточные;
- пузырно-цервикальные;
- мочеточниково-влагалищные;
- мочеточниково-маточные;
- комбинированные (пузырно-мочеточниково-влагалищные, пузырно-мочеточниково-маточные, пузырно-влагалищно-прямокишечные).
Причины и проявления заболевания
Этиопатогенез, причины и симптомы свищей варьируются в зависимости от их расположения.
Принято разделять причину на 3 основных группы:
- травматические, вследствие акушерско-гинекологических манипуляций, травм, родов;
- воспалительные, при перфорации абсцесса малого таза;
- онкологические, при распаде опухолей или лучевой терапии.
Наиболее распространенным типом мочеполовых свищей является пузырно-влагалищный свищ, на долю которого приходится от 50 до 80% всех свищей, при котором влагалище женщины соединяется с мочевым пузырем. Это вызывает утечку мочи из влагалища и приводит к частым воспалениям слизистой влагалища и мочевого пузыря.
Образование свища может развиться между влагалищем и толстой кишкой (кишечно-влагалищный свищ) или прямой кишкой (ректовагинальной свищей), проявляясь выделением фекалий из влагалища. К счастью, оба этих типа встречаются крайне редко в развитых странах мира, однако, их можно встретить среди пациентов, проживающих в развивающихся странах, часто в результате длительной и тяжелой болезни или после родов, особенно у очень молодых девушек. В связи с этим, их иногда называют акушерскими свищами. Например, в некоторых странах Африки, по приблизительным оценкам, приходится 3-4 случая на 1000 родивших у женщин могут развиваться подобные свищи. По другим данным, более 2 миллионов женщин по всему миру живут с не устраненными акушерскими свищами. В том случае, когда подобные состояния остаются не пролеченными, эти урогенитальные свищи приводят к постоянной утечке кала. В этом случае больные могут стать социально неактивными, в результате чего столкнутся с трудностями психологического характера. Ректальные свищи обычно вызваны абсцессом. Симптоматически проявляется постоянной пульсирующей болью и припухлостью в области прямой кишки. Иногда наблюдаются следы гноя из отверстия свища на коже, повышается температура тела в результате инфекции, вызывающей абсцесс.
Причиной появления влагалищных свищей обычно являются инфекции и травмы мягких тканей во время родов. Они легко обнаруживаются неприятным запахом, утечкой мочи или кала из влагалища. На практике мочеполовой свищ нередко образуется в результате акушерской травмы, иногда это является результатом хирургических осложнений (например, гистерэктомии при раке шейки матки), тазового абсцесса или других тазовых воспалительных заболеваний. Мочеточниково-влагалищные свищи практически всегда считаются травматическими, причём травма мочеточника, как правило, происходит во время операции (часто гистерэктомия с удалением придатков). Одной из возможных причин увеличения частоты подобных осложнений связано с возросшей оперативной активностью, расширением показаний к оперативному лечению онкологических больных, более поздней диагностикой повреждений мочеполовых путей и к сожалению, не всегда адекватной помощью при этом. Акушерские свищи часто являются причиной неправильного ведения или особенностями течения родов, последствиями кесарева сечения.
Уретровлагалищные наблюдают реже пузырно-влагалищных и составляют 10-15% от общего числа мочеполовых свищей. Как правило, они возникают в результате оперативных вмешательств по поводу дивертикулов мочеиспускательного канала, передних влагалищных пролапсов (цистоцеле) и слинговых операциях при стрессовом недержании мочи. Реже их причинами становятся травмы, тяжёлые самостоятельные роды, кесарево сечение и лучевая терапия.
Наиболее тяжёлой формой мочеполовых свищей являются развившиеся вследствие онкологических заболеваний, например, при раке шейки матки в результате прорастания опухоли в пузырно-влагалищную перегородку. Средняя продолжительность жизни таких больных составляет около 5 месяцев. Во многом именно профилактика мочеполовых свищей и использование передовых методов в акушерстве позволяют редуцировать эту проблему.
Диагностика мочеполовых свищей, как правило, не вызывает больших трудностей. Она основана на жалобах больного, данных анамнеза, осмотра больного, УЗ-исследования, эндоурологических и рентгенологических методов исследования (цистоскопия, экскреторная урография, вагинография, восходящая цистография, КТ). Не вызывает сомнений, что установление правильная диагностика- залог будущего успешного лечения.
Методы лечения
Консервативная (нехирургическим методом) терапия редко бывают эффективной; большинство мочеполовых свищей требуют хирургического вмешательства, чтобы закрыть отверстие. Оперативное вмешательство обычно осуществляется трансвагинальным, лапароскопическим или прямым доступом, иногда прибегают к помощи роботизированной хирургии.
В качестве консервативного метода иногда проводят дренирование мочевого пузыря в течение длительного времени (от десяти дней до 6 недель), что приводит к закрытию свища, применяется чаще при точечных, своевременно диагностированных пузырно-влагалищных свищах. Пластическая операция преследует цель нормализовать функцию мочевых органов и восстановить мочеиспускание естественным путём. Не подлежат оперативной коррекции только больные с рецидивом злокачественной опухоли. Основоположниками оперативного лечения пузырно-влагалищных свищей являются Симс и Тренделенбург, которые были описаны ими более 100 лет назад. В основе лечения лежит иссечение рубцовых краёв свища, широкая мобилизация тканей влагалища и мочевого пузыря. Затем выполняется раздельное ушивание с обязательным смещением линии швов относительно друг друга и длительным дренированием мочевого пузыря для предотвращения несостоятельности швов.
Длительная предоперационная подготовка (местное противовоспалительное лечение, при необходимости - антибактериальная терапия) – залог успешного оперативного вмешательства. Она включает помимо всего вышеперечисленного, удаление некротизированных тканей, фибринозных наложений и лигатур, промывание влагалища антисептическими растворами и введение тампонов с растворами антисептических и противовоспалительных средств, использование ферментов для ускорения очищения тканей, инстилляции растворов антисептиков и стимуляторов регенеративных процессов в мочевой пузырь, обработку кожи промежности и бёдер дезинфектантами с последующим смазыванием индифферентными кремами для устранения дерматитов. При необходимости используют гормональные кремы. Когда фистула располагается непосредственно вблизи устья мочеточника, перед оперативным вмешательством выполняют его катетеризацию. Проведение санации всегда необходимо, но, к сожалению, она редко бывает полной, из-за свища, который поддерживает инфицирование мочи. Необходимость тщательной предоперационной подготовки обусловлена тем, что пластические операции в условиях продолжающегося воспалительного процесса опасны развитием послеоперационных осложнений и рецидивов.
Фистулопластику выполняют различными оперативными доступами. При операциях по поводу пузырно-влагалищных свищей трансвагинальный доступ считается наиболее физиологичным, но правомерны и другие доступы (трансвезикальный, трансабдоминальный, лапароскопический), к каждому из которых существуют свои показания и противопоказания. Например, пластика пузырно-влагалищных свищей трансвезикальным доступом абсолютно показана при:
- свищах, расположенных вблизи устьев мочеточников, предварительная катетеризация которых невозможна;
- вовлечении устьев мочеточников в рубцовый процесс или в их смещении в просвет фистулы;
- комбинированных мочеточниково-пузырно-влагалищных свищах;
- сочетании пузырно-влагалищной фистулы с обструкцией тазовых отделов мочеточников;
- лучевых стенозах влагалища.
Помимо тщательной предоперационной подготовки, успех любой операции, особенно пластической, зависит и от правильного ведения послеоперационного периода. Всем больным после пластических операций по поводу такого заболевания, как мочеполовой свищ, рекомендуется воздерживаться от половой жизни в течение 2-3 мес.
При мочеточниково-влагалищных свищах выбор способа реконструктивной операции зависит от локализации повреждения мочеточника и его непосредственной близости к мочевому пузырю. Учитывая то обстоятельство, что в большинстве случаев в результате гинекологических операций мочеточник повреждается вблизи мочевого пузыря, наиболее целесообразно выполнение уретероцистонеостомии. Исходя из опыта, эффективность оперативного лечения мочеточниково-влагалищных свищей достигает 93%.
Оперативная коррекция уретро-влагалищных свищей - труднейшая задача. Это обусловлено небольшими размерами органа, в связи с чем после иссечения рубцово-изменённых тканей образуется большой дефект, при зашивании которого возникает натяжение тканей и возможно развитие стриктуры мочеиспускательного канала. Её дефект закрывают, как правило, собственными тканями, лоскутом из мочевого пузыря. Помимо этого, возможно использование лоскута Мартиуса, слизистой оболочки влагалища или лоскута слизистой щеки. Иногда фистула расположена в проксимальном отделе мочеиспускательного канала, задача врача состоит не только в закрытии дефекта, но и в восстановлении функции сфинктера.
Возможные варианты послеоперационных осложнений:
- Повторное формирование свища;
- Повреждение мочеточника или кишечника;
- Вагинальное сокращение<
Клиника «Андрос» предоставляет пациентам возможность получить высококвалифицированную помощь, пройти необходимую диагностику для уточнения диагноза и при необходимости получить хирургическое лечение от известных специалистов России. Таким образом, можно сказать, что с учетом тяжести и социальной значимости заболевания, это второе рождение для пациента.
Высококвалифицированные специалисты клиники «Андрос» широко применяют в лечении новейшие малоинвазивные методики оперативных вмешательств, что снижает кровопотерю до минимума, сокращает сроки выздоровления, тем самым улучшения качество проводимого лечения.
Консультация урогинеколога, индивидуальный подход к комплексной подробной диагностике, детальной обработке данных лабораторного, инструментального и уродинамического обследования и лечения каждого пациента обеспечивается в соответствии со стандартами ведущих европейских и американских клиник.